Czym jest astygmatyzm?
2024-04-03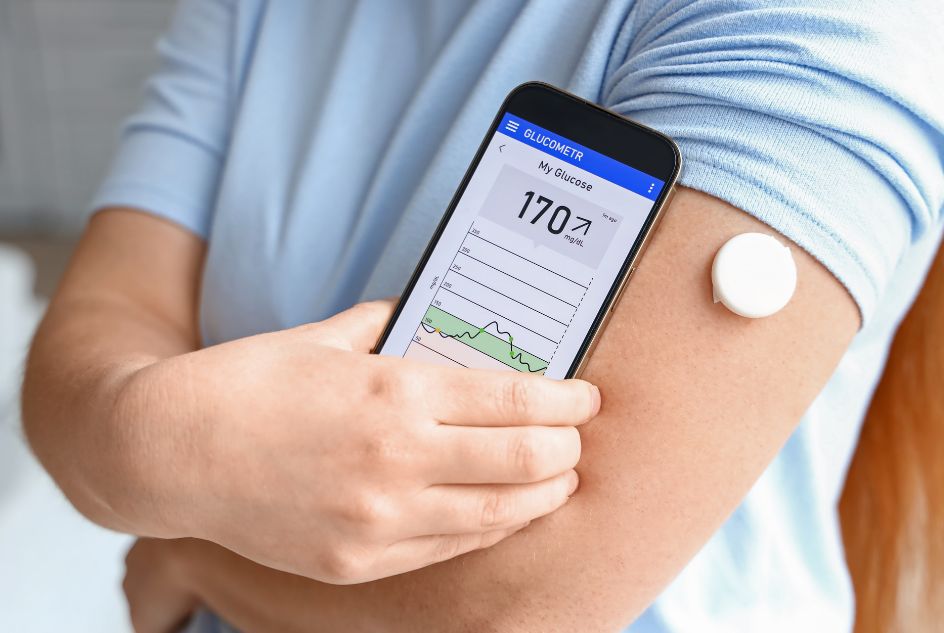
Nowoczesne metody monitorowania cukrzycy
2024-05-06Lekarz od cukrzycy – jak się nazywa?
Cukrzyca to choroba metaboliczna, która dotyka coraz większej liczby ludzi na całym świecie, stając się jednym z głównych problemów zdrowotnych współczesnego społeczeństwa. Właściwa opieka nad pacjentami z cukrzycą wymaga współpracy z wykwalifikowanym specjalistą. W niniejszym artykule przyjrzymy się, do jakiego lekarza należy się udać w przypadku podejrzenia cukrzycy, jakie są objawy, a także jak przebiega leczenie tej choroby.
Gdy pacjent podejrzewa lub został zdiagnozowany z cukrzycą, pierwszym krokiem jest skonsultowanie się z odpowiednim specjalistą. Osobą, która zajmuje się diagnozowaniem, leczeniem i kontrolą cukrzycy, jest diabetolog. Diabetologia to specjalizacja lekarska poświęcona badaniu i leczeniu chorób związanych z zaburzeniami gospodarki węglowodanowej organizmu, w tym przede wszystkim cukrzycy. Diabetolog to lekarz, który posiada specjalistyczną wiedzę oraz doświadczenie w opiece nad pacjentami z cukrzycą, zarówno typu 1, jak i typu 2.
Jak sprawdzić, czy ma się cukrzycę?
Rozpoznanie cukrzycy jest kluczowym elementem w zapobieganiu jej powikłaniom oraz w prowadzeniu skutecznego leczenia. Istnieje kilka sposobów diagnozowania tej choroby, które obejmują zarówno badania laboratoryjne, jak i analizę objawów klinicznych. Jednak pierwszym krokiem jest świadomość potencjalnych czynników ryzyka oraz symptomów, które mogą wskazywać na obecność cukrzycy.
Cukrzyca jest chorobą metaboliczną, której głównym objawem jest nieprawidłowy metabolizm glukozy we krwi. Często przebiega bezobjawowo przez długi czas, co sprawia, że może być trudna do zdiagnozowania na wczesnym etapie. Dlatego też istotne jest, aby osoby należące do grupy ryzyka regularnie monitorowały swój stan zdrowia oraz konsultowały się z lekarzem w przypadku wystąpienia podejrzanych objawów.
Do czynników ryzyka wystąpienia cukrzycy należą między innymi otyłość, brak aktywności fizycznej, niezdrowa dieta bogata w cukry prostowane oraz dziedziczne predyspozycje genetyczne. Osoby z nadwagą, zwłaszcza w okolicach brzucha, oraz te prowadzące siedzący tryb życia są szczególnie narażone na rozwinięcie cukrzycy typu 2, która stanowi większość przypadków tej choroby.
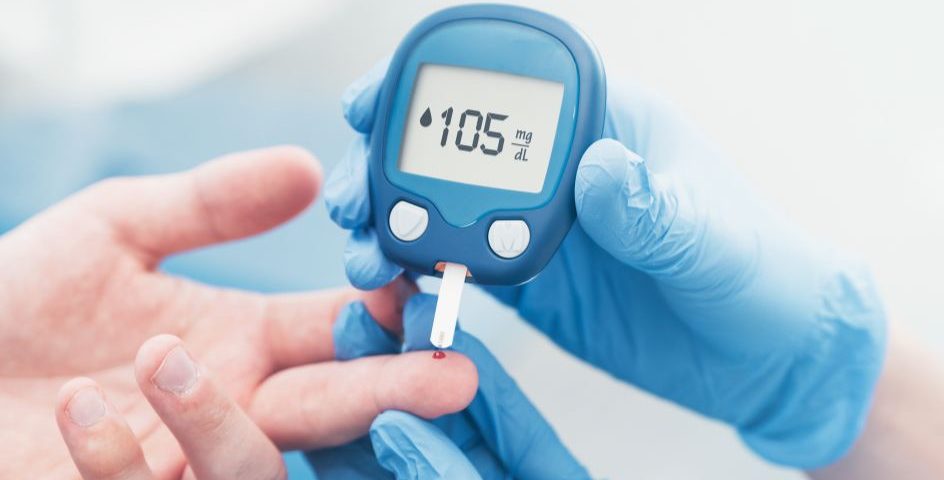
Diagnoza cukrzycy może być wykonana przez lekarza na podstawie wyników badań laboratoryjnych, takich jak badanie poziomu glukozy na czczo, test OGTT (czyli tzw. krzywa cukrowa) a także oznaczenie stężenia hemoglobiny glikowanej, oraz obserwacji objawów klinicznych. Jeśli istnieje podejrzenie cukrzycy, należy jak najszybciej udać się do diabetologa w celu przeprowadzenia odpowiednich badań, które pozwolą na potwierdzenie lub wykluczenie tej choroby.
Z jakimi objawami warto zgłosić się do diabetologa?
Objawy cukrzycy mogą być różnorodne i często są mylone z innymi schorzeniami. Do najczęstszych objawów cukrzycy należą:
- Nadmierne pragnienie i uczucie pragnienia pomimo spożywania dużej ilości płynów.
- Częste oddawanie moczu.
- Nadmierna senność lub zmęczenie.
- Zwiększony apetyt.
- Utrata masy ciała pomimo zwiększonego spożycia pokarmu.
- Powolne gojenie się ran.
- Zmętnienie widzenia.
Jeśli pacjent doświadcza któregokolwiek z tych objawów, powinien skonsultować się z lekarzem rodzinnym lub od razu diabetologiem celem dalszej diagnostyki i ewentualnego rozpoczęcia leczenia.
Rodzaje cukrzycy
Cukrzyca to choroba przewlekła, która wymaga odpowiedniej opieki medycznej. W przypadku podejrzenia cukrzycy warto skonsultować się z diabetologiem, który jest wyspecjalizowany w diagnozowaniu i leczeniu tej choroby. Objawy cukrzycy mogą być różnorodne, dlatego ważne jest, aby pacjenci byli świadomi potencjalnych symptomów i nie bagatelizowali ich. Leczenie cukrzycy zależy od jej rodzaju oraz indywidualnych potrzeb pacjenta i może obejmować zmiany w diecie, zwiększoną aktywność fizyczną oraz stosowanie leków, w tym insuliny. Regularna kontrola poziomu cukru we krwi oraz wizyty u diabetologa są kluczowe dla zapobiegania powikłaniom i utrzymania dobrego stanu zdrowia.
Cukrzyca typu 1, znana również jako cukrzyca insulinoniezależna lub cukrzyca młodzieńcza, jest spowodowana brakiem lub niedoborem insuliny, hormonu niezbędnego do transportu glukozy do komórek organizmu w celu wykorzystania jej jako źródła energii. Ta postać cukrzycy zazwyczaj rozwija się w młodym wieku, często już w dzieciństwie lub młodości. Główną przyczyną cukrzycy typu 1 jest autoimmunologiczne zniszczenie komórek beta trzustki, które są odpowiedzialne za produkcję insuliny. Chory z cukrzycą typu 1 wymaga regularnego podawania insuliny, aby utrzymać prawidłowy poziom cukru we krwi oraz uniknąć powikłań związanych z hiperglikemią.
Cukrzyca typu 2, zwana również cukrzycą insulinoniezależną lub cukrzycą dorosłych, stanowi znacznie większy odsetek wszystkich przypadków cukrzycy. W przypadku cukrzycy typu 2, komórki organizmu stają się oporne na działanie insuliny, co prowadzi do podwyższenia poziomu glukozy we krwi. Ponadto, w niektórych przypadkach może występować również zmniejszona produkcja insuliny przez trzustkę. Czynniki ryzyka dla cukrzycy typu 2 obejmują otyłość, brak aktywności fizycznej, niezdrową dietę oraz dziedziczne predyspozycje. Leczenie cukrzycy typu 2 często obejmuje zmiany w diecie, zwiększoną aktywność fizyczną oraz w niektórych przypadkach stosowanie leków doustnych lub insuliny, aby kontrolować poziom cukru we krwi.
Cukrzyca ciążowa to rodzaj cukrzycy, który rozwija się podczas ciąży u niektórych kobiet, zazwyczaj w drugiej połowie ciąży. Ta forma cukrzycy jest zwykle tymczasowa i zanika po urodzeniu dziecka, ale może zwiększać ryzyko wystąpienia cukrzycy typu 2 u matki w przyszłości oraz powikłań u dziecka. Czynniki ryzyka cukrzycy ciążowej obejmują otyłość, starszy wiek matki, historię cukrzycy w rodzinie oraz wcześniejsze wystąpienie cukrzycy ciążowej. Leczenie cukrzycy ciążowej obejmuje kontrolę poziomu cukru we krwi poprzez dietę, regularną aktywność fizyczną oraz w niektórych przypadkach stosowanie insuliny
Jak wygląda leczenie cukrzycy?
Leczenie cukrzycy zależy od jej rodzaju oraz indywidualnych potrzeb pacjenta. Istnieją dwa główne typy cukrzycy: typu 1 i typu 2. Cukrzyca typu 1 polega na braku lub niedoborze insuliny, a leczenie obejmuje regularne podawanie insuliny pacjentowi. Natomiast cukrzyca typu 2 charakteryzuje się opornością na insulinę lub nieprawidłową produkcją insuliny przez trzustkę, co często związane jest z nadwagą i niezdrowym stylem życia. Leczenie cukrzycy typu 2 obejmuje zazwyczaj zmiany w diecie, zwiększoną aktywność fizyczną oraz w niektórych przypadkach stosowanie leków doustnych lub insuliny. We wszystkich przypadkach regularna kontrola poziomu cukru we krwi jest kluczowa dla skutecznego zarządzania chorobą i zapobiegania powikłaniom cukrzycy.
W przypadku cukrzycy typu 2, istotnym elementem skutecznego leczenia jest również prowadzenie zdrowego trybu życia oraz osiągnięcie prawidłowej masy ciała. Ponieważ oporność na insulinę i nieprawidłowa produkcja insuliny często są związane z nadwagą oraz niezdrowymi nawykami żywieniowymi i brakiem aktywności fizycznej, zmiany w tych obszarach mogą przyczynić się do kontrolowania poziomu glukozy we krwi oraz poprawy ogólnego stanu zdrowia.
Właściwie zbilansowana dieta, bogata w warzywa, owoce, pełnoziarniste produkty zbożowe, białka o niskiej zawartości tłuszczu i zdrowe tłuszcze, może pomóc w kontrolowaniu poziomu cukru we krwi i zapobieganiu skokom glukozy. Redukcja spożycia cukrów prostych, tłuszczów nasyconych oraz produktów wysoko przetworzonych jest szczególnie istotna.
Regularna aktywność fizyczna również odgrywa kluczową rolę w leczeniu cukrzycy typu 2. Ćwiczenia fizyczne pomagają obniżyć poziom cukru we krwi poprzez zwiększenie wrażliwości tkanek na insulinę oraz poprawę metabolizmu glukozy. Zaleca się wykonywanie co najmniej 150 minut umiarkowanej aktywności fizycznej lub 75 minut intensywnej aktywności tygodniowo, zgodnie z zaleceniami Światowej Organizacji Zdrowia.
Ponadto, kontrola masy ciała jest istotna dla osób z cukrzycą typu 2. Nawet umiarkowana utrata wagi może przyczynić się do poprawy wrażliwości na insulinę oraz zmniejszenia ryzyka powikłań związanych z cukrzycą, takich jak choroby serca czy udary mózgu. W przypadku pacjentów z nadwagą lub otyłością, lekarz może zalecić spadek masy ciała poprzez kombinację diety, aktywności fizycznej oraz ewentualnie leków.
Warto podkreślić, że leczenie cukrzycy typu 2 nie polega jedynie na farmakoterapii, ale wymaga holistycznego podejścia, które obejmuje zmiany w stylu życia. Pacjenci powinni współpracować z zespołem medycznym, aby opracować spersonalizowany plan leczenia, który będzie uwzględniał ich indywidualne potrzeby oraz cele zdrowotne. W ten sposób możliwe jest skuteczne zarządzanie cukrzycą i minimalizacja ryzyka powikłań z nią związanych.